修正型電気
けいれん療法について
可知記念病院では難治性のうつ病や統合失調症などに対して、修正型電気けいれん療法(m-ECT)という専門療法を行っています。m-ECTとは、こめかみに数秒間電気を流すことで脳波にてんかんと同じ波形を生じさせ、様々な精神症状を改善させる治療法です。効果と安全性ともに優れた治療法ですが、麻酔科標榜医による呼吸管理の下、麻酔薬や筋弛緩薬を適切に使用する必要があり、人員や設備を要します。そのため、当院のようにm-ECTを施行できる施設は全国でも限られています。
修正型電気けいれん療法とは
修正型電気けいれん療法とは額から数秒の電気刺激を加えて、脳にてんかん発作と同じ変化を起こし、精神症状を改善させる治療法です。
この治療法は約80年の歴史があり、薬物療法、精神療法とともに気分障害や統合失調症などの精神疾患に対する代表的な治療法の一つです。世界で年間に約1000万人が治療を受けていると推測されており、その安全性と有効性が確立されています。特に速やかな治療効果が必要な場合、薬物療法が十分な効果を示さない、あるいは副作用の問題で十分使用できない場合に勧められます。
従来の電気けいれん療法とは異なり、けいれんを起こさないように改良されたものを修正型電気けいれん療法といいます。
治療は精神科医や麻酔科医、看護師の構成で入院管理のもと行われます。
可知記念病院でのm-ECT
当院では2014年からこれまで延べ1500回以上m-ECTを施行してきました。当初は週に1回の施行でしたが、現在は週2回と標準的な治療頻度になっています。経験を重ねることでスタッフも熟練し、現在では1件 15分~30分、午前中で最大8件施行できるようになりました。当院では麻酔薬はプロポフォール、筋弛緩薬はロクロニウム+スガマデクスを使用しています。
修正型電気けいれん療法の
効果について
修正型電気けいれん療法は非常に効果的な治療法ですが、必ず効果があるとはお約束できず、十分な改善を得られない可能性もあります。他の治療法と同じく、すぐに改善する場合もあればゆっくりと改善する場合もあります。また改善した場合であっても、一般的には再発予防のために薬物療法などを必要とします。
修正型電気けいれん療法の
対象者について
当院では入院している方にm-ECTを施行することが多いため、対象疾患は統合失調症が最も多く、2番目がうつ病となっています。特に難治性うつ病に対するm-ECTの効果は高く、ガイドラインでも推奨されています。しかし、統合失調症に対してはかつて本人の同意を得ずに不適切に行われてきた歴史があり、タブーとは言わないまでもm-ECTを積極的に行いにくい風潮があります。ただし当院では、統合失調症治療の切り札であるクロザピンという薬にも反応せず苦しんでいた方が、m-ECTを行うことで著明に改善したケースも経験しており、本人の同意が得られるなら、m-ECTを統合失調症の治療選択肢の一つに入れてもよいのではないかと考えています。他には双極性障害や急性一過性精神病、強迫症などでも治療経験があります。
修正型電気けいれん療法の
治療手順について
術前検査
治療前日までに術前検査として血液検査、尿検査、心電図、レントゲン、頭部CT、脳波などを行い、可能であるならばマウスピース(自費3500円)を作成します。
治療前日
治療効果を高めるために、内服薬の一部を前日から中止します。
麻酔中の誤嚥防止のため、前日21:00から絶飲食になります。
治療当日
当日の治療開始前に病衣に着替え、アクセサリー、入れ歯、コンタクトレンズを外し、点滴を開始します。
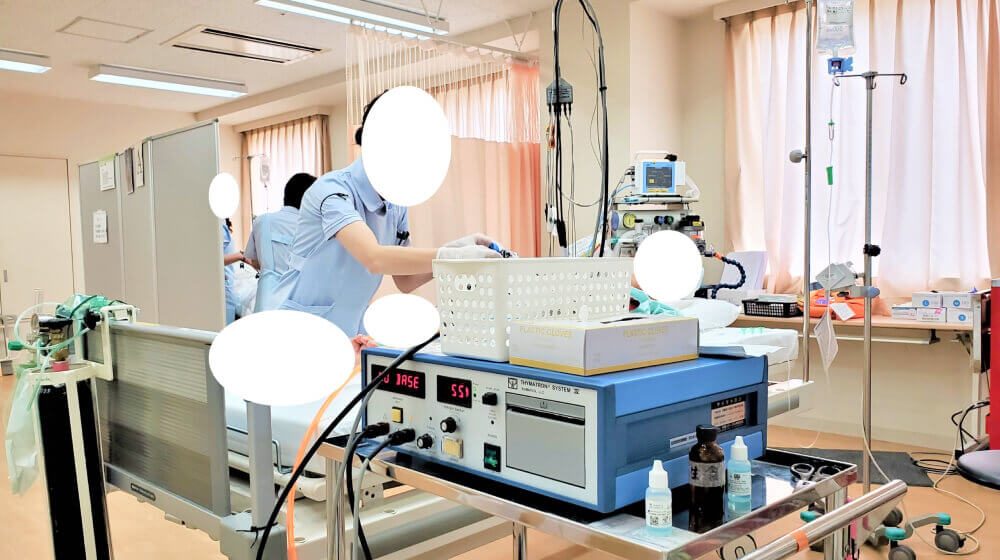
麻酔開始
1階の処置室に移動し麻酔を開始します。
- Ⅰ 麻酔導入
- 心電図・酸素飽和度・脳波・筋電図のモニター用の電極および通電用の電極を体に貼り、血圧計を巻きます。顔に酸素マスクを当て、酸素を吸っている間に麻酔薬が点滴から入り意識がなくなります。その後、筋肉のけいれんを防ぐための筋弛緩薬を投与し、呼吸が停止します。マスク(または気管挿管)で十分に換気を行います。
- Ⅱ 処置中
- 通電用電極から数秒の電気刺激を加えると、脳にてんかん発作と同じ変化が起こります。麻酔薬と筋弛緩薬を使用しているので痛みや不安、けいれんはありません。
- Ⅲ 処置終了・麻酔からの覚醒
- 修正型電気けいれん療法が終わると、麻酔薬を止め、必要に応じて筋弛緩薬の作用を不活性化する薬剤を投与し、呼吸ができるようになるのを待ちます。自分で呼吸ができるようになった時点で病棟に戻ります。なおマスクからの酸素は続けます。処置室に入ってから病棟に戻る時間は30分程度です。
治療後
病棟では必要に応じて体温、血圧、脈拍数、酸素飽和度を測定します。1時間程度横になりマスクから酸素を吸い、飲水などの確認を行い食事開始となります。
- 上記の手順で当院では1週間に2回、計8~12回前後行うことが一般的です。
- 経過によっては1クール終了後に月に1回程度、維持療法を継続します。
- 安全確保のために治療中および前後に身体を抑制する場合があります。
- 医師の判断で手順を変更することもあります。
修正型電気けいれん療法の
危険性および副作用について
m-ECTは安全性が高い治療ではありますが、副作用が全くないというわけではありません。時々出現する副作用として、頭痛や一時的な記憶障害がありますが、短時間で回復することがほとんどです。当院で時に問題となる副作用として、麻酔導入時や覚醒時に一時的に混乱する「せん妄」という症状があります。麻酔から完全に覚醒すれば問題なく回復するのですが、安全を確保するために治療前後には体を固定させていただいています。治療に対して不安が強かったり、てんかんの波形が長く続いたりした場合に生じやすい印象がありますが、治療回数を重ねることで消失し、体の固定が不要になることも多いです。他には電気を流す際に一時的に脈が遅くなるという副作用もまれに経験します。もともと脈が遅い人に生じやすく、脈を早くするアトロピンという薬剤を使うことでほぼ防ぐことが出来ます。
一般的な副作用は以下の通りです。修正型電気けいれん療法により死亡または重大な障害が起こる危険は数万回に1回で、出産の危険性より少ないものであり、当院では延べ1000回以上施行していますが1例も認めていません。当院では副作用の少ない短パルス矩形波治療器を使用しています。
せん妄
治療後覚醒するときに、麻酔、あるいは治療の影響としてもうろう状態となることがあります。通常1時間程度で改善しますが、数日間続く場合もあります。
記憶力の低下
大抵は一過性であり、遅くても4週間後にはほぼ元の状態に戻るとされています。
軽い頭痛・頭重感
術後当日から翌日にかけて生じることがありますが一過性です。
歯、舌、口の中が傷つく
歯、舌、口の中が傷つくことがあります。
その他
まれな副作用として吐き気、筋肉痛、誤嚥性肺炎、脳血管障害、不整脈、心疾患、静脈血栓塞栓症、悪性高熱症(家族歴の報告あり)、肝機能障害、腎機能障害、アナフィラキシーショック等を認めることがあります。心臓や血管の疾患、脳梗塞などの脳疾患、喘息などの呼吸器疾患、糖尿病、緑内障、網膜剥離、てんかん、骨粗鬆症、アレルギー(大豆・卵など)などの持病がある方は事前にお知らせください。
電気けいれん療法の歴史
薬剤によるけいれん療法
古く紀元前、「医学の父」であるHippocratesの時代より、様々な精神症状に対して、けいれん発作が抑制的に働くことが知られていました。けいれんを誘発するショウノウ(カンフル)による精神疾患の治療は16世紀にスイスの医者であり錬金術師でもあったParacelsusにより最初に行われたとされています。1764年にもAuenbruggerがショウノウを用いて精神疾患の治療を行ったと記録に残っています。
また、一部のてんかんの患者で、発作が頻発している時期には精神症状が落ち着き、発作が抑制された時期に精神病性エピソードが出現することが観察されており、交代性精神病と呼ばれるようになりました。剖検による解剖学研究では統合失調症患者の死後脳にはてんかん患者の死後脳とは対照的にグリア細胞がほとんど認められないことが分かりました。以上の経緯から20世紀に入ると、てんかん発作には精神病を予防・治療する効果があると広く信じられるようになりました。
ハンガリーのMedunaは動物実験を繰り返す中で、ショウノウがけいれんを惹起することを再確認しました。1934年1月23日、4年もの長い間、緊張病性の昏迷状態にあった統合失調症患者に対してショウノウを投与し、人工的なけいれん発作を起こさせることに成功しました。この患者は複数回の治療により完全に回復したとされています。Medunaはその後26名の統合失調症患者にけいれん療法を行い、10名が回復、3名が良好、13名が不変という結果を得ました。即効性という観点からショウノウの代わりにカルジアゾールやペンチレンテトラゾールなどのけいれん惹起物質を用いるようになり、薬剤によるけいれん療法がヨーロッパに普及しました。
電気けいれん療法の誕生
薬剤によるけいれん療法は発作出現前に不快感が出現するのが問題であったため、電気刺激によりてんかん発作を誘発する手法が検討されました。しかし、当時はそのために人体に電気を流すことは危険だと考えられていました。
1934年にCerlettiは犬の口と肛門の電極に通電し、けいれん発作を起こすことに成功しましたが、実験に使った動物がしばしば死亡していました。その後、電極の設置場所を口と肛門から頭の両側に変更し、電流が心臓を通らないように工夫したところ、実験動物は死ななくなりました。改良を繰り返し、1938年4月にCerlettiとBiniは、人の頭に電気刺激を加えることで、てんかん発作を起こすことに成功しました。身元不明の統合失調症の患者に計11回行ったところ精神病症状は著明に改善し、エンジニアとして職場に復帰させることができました。このように電気けいれん療法の治療効果は非常に優れていましたが、記憶障害やもうろう状態を引き起こすとして当初より賛否両論がありました。
さらに従来型の電気けいれん療法では、患者が不安や恐怖心を示すことが多いことと、脊椎や歯槽骨などの骨折を時に認めることも問題視されました。前者に対しては麻酔薬であるバルビツール酸チオペンタールやアモバルビタールの使用が試みられました。後者に対しては1940年にBennetが筋弛緩薬の元祖であるクラーレを使用したと記録が残っています。しかし、作用時間が長すぎたため、1952年にHolmbergとThesleffzが脱分極性筋弛緩薬であるスキサメトニウムの使用を試み、麻酔薬との組み合わせによる修正型電気けいれん療法が完成しました。
その後、電気けいれん療法は精神疾患治療法の中心となり、世界中で行われるようになりました。しかし、1952年にクロルプロマジンが開発されるのを皮切りに、その後様々な抗精神病薬や抗うつ薬、気分安定薬などが開発され、電気けいれん療法が行われる頻度は次第に減少していくことになります。
日本での電気けいれん療法
日本では1938年12月に三宅により初めて電気けいれん療法が行われ、患者は著明に改善したとされています。しかし、家族の同意は得ていたものの、院長の許可なく行っていたことが問題視され、その後はしばらく行うことができませんでした。1939年、CerlettiとBiniの報告を知った九州大学の安河と向笠によっても電気けいれん療法が報告されています。
1958年には筋弛緩薬を用いた修正型電気けいれん療法の報告が島薗によってなされました。しかし、当時は精神科と麻酔科が連携するという考え方はなく、精神病院ではほとんど普及しませんでした。
主に精神病院で行われた従来型の電気けいれん療法は、患者を畳の部屋に一列に寝かして、順番に頭に電気を流しけいれん発作を起こさせるという、恐怖と苦痛を与えるものであり、当時から手法が問題視されることがありました。また一部の精神科病院で、精神科医や看護師の指示に従わない患者に対して、懲罰として電気けいれん療法を行っていたことが明らかになり、社会問題として大きく非難されました。電気けいれん療法に対して負のイメージが社会に形成され、日本での電気けいれん療法の研究や修正型電気けいれん療法の普及は遅れました。
2002年になってようやく、記憶障害などの副作用が少ない短パルス矩形波治療器が認可され、電気けいれん療法の負のイメージの象徴でもあった「木箱」と呼ばれた従来のサイン波治療器は2003年に製造販売が中止となりました。現在は電気けいれん療法の安全性や即効性が見直されたことや、筋弛緩剤を用いて筋のけいれんを起こさせない修正型電気けいれん療法が普及したことにより、再び精神科の治療において、重要な地位を占めるようになっています。
よくあるご質問
電気けいれん療法と修正型電気けいれん療法の違いは何ですか?
修正型電気けいれん療法は、全身麻酔薬と筋弛緩薬を使用し、身体のけいれんを起こさないように改良された治療法です。従来の電気けいれん療法よりも安全性は高く、身体への負担も軽くなります。
修正型電気けいれん療法のデメリットは何ですか?
修正型電気けいれん療法は安全性の高い治療法ですが、副作用が全くないというわけではありません。時々出現する副作用として、頭痛や一時的な記憶障害、せん妄、吐き気、筋肉痛等がありますが、短時間で回復することがほとんどです。
電気けいれん療法に保険は適用されますか?
電気けいれん療法は、健康保険が適用されます。保険診療として扱われる治療や投薬については、高額療養費制度の対象となります。